UNG THƯ DẠ DÀY KHỞI PHÁT SỚM
GS. TS Mai Trọng Khoa 1,2, PGS. TS Phạm Cẩm Phương 1,2 ,PGS. TS. BS Phạm Văn Thái 1,3 ,
BSNT. Nguyễn Khánh Hoàng, 2
(1) Trung tâm Y học hạt nhân và Ungbướu - Bệnh viện Bạch Mai
(2) Trường Đại học Y Dược - Đại học Quốc gia Hà Nội
(3) Trường Đại học Y Hà Nội
Theo Globocan 2022, ung thư dạ dày đứng thứ 5 về tỷ lệ mắc và tỷ lệ tử vong, với 968 784 ca mắc mới và 660 175 ca tử vong. Bệnh tiến triển thầm lặng, các triệu chứng ban đầu thường mơ hồ và không đặc hiệu dễ nhầm lẫn với các bệnh lành tính khác như đầy hơi, khó tiêu, viêm dạ dày… khiến cho phần lớn các trường hợp chỉ được phát hiện ra khi bệnh đã ở giai đoạn muộn hoặc vô tình khi đi khám sức khỏe, việc mà rất ít người thực hiện thường xuyên. Trong khi độ tuổi trung bình chẩn đoán mắc mới ung thư dạ dày là 50-70 tuổi và tỷ lệ mắc bệnh ở nam giới cao hơn nữ giới, thì ngày nay cộng đồng y khoa đang ghi nhận xu hướng tăng lên về số lượng bệnh nhân mắc bệnh khi tuổi còn trẻ. Ung thư dạ dày khởi phát sớm (Early Onset Gastric Cancer –EOGC) là khái niệm dùng để chỉ những bệnh nhân được chẩn đoán mắc bệnh ở tuổi dưới 50, hay thậm chí là dưới 30 tuổi.
EOGC thường mang những đặc điểm tiên lượng xấu hơn so với ung thư dạ dày khởi phát muộn. Thể mô bệnh học trong EOGC có xu hướng biệt hóa kém như ung thư biểu mô tế bào nhẫn hoặc ung thư biểu mô tuyến kém biệt hóa, do đó bệnh tiến triển nhanh chóng, cộng thêm dấu hiệu lâm sàng mơ hồ và tâm lý chủ quan ở người trẻ dẫn đến việc phát hiện bệnh khi ở giai đoạn rất muộn,bệnh tiến triển hoặc di căn xa đến các cơ quan khác như xương, buồng trứng. Về mặt sinh học phân tử, EOGC thường có thụ thể Her2 âm tính hoặc dương tính thấp,làm giảm hiệu quả khi điều trị với các phương pháp nhắm đích hiện nay. Ngoài ra, do ở người trẻ, thời gian tiếp xúc với các yếu tố ung thư từ môi trường chưa quá dài, vậy nên cần phải có sự xem xét chặt chẽ hơn vai trò của các yếu tố di truyền và đột biến gen. Dưới đây là hai ca lâm sàng minh họa cho Ung thư dạ dày khởi phát sớm.
CA LÂM SÀNG 1:
- Bệnh nhân: Mai V. H.
- Giới tính: Nam
- Tuổi: 17
- Địa chỉ: Thanh Hóa
- Nghề nghiệp: Học sinh
- Ngày vào viện: 22/08/2025
- Lý do vào viện: Đau bụng thượng vị
- Tiền sử:
+ Bản thân: Chưa phát hiện bất thường
+ Gia đình: Chưa phát hiện bất thường
- Bệnh sử: Bệnh nhân ở nhà xuất hiện đau bụng thượng vị âm ỉ nhiều ngày, mệt mỏi kèm ăn uống kém, không buồn nôn, không nôn, không gầy sút cân, đến khám tại Bệnh viện Bạch Mai.
- Khám lâm sàng:
+ Bệnh nhân tỉnh, tiếp xúc tốt
+ Huyết động ổn định, không sốt, thể trạng trung bình, chỉ số toàn trạng PS: 0.
+ Không phù, không xuất huyết dưới da, hạch ngoại vi không sờ thấy
+ Tim đều, tiếng T1, T2 rõ
+ Bụng mềm, không chướng, đại tiểu tiện bình thường
+ Phổi rì rào phế nang rõ
+ Các cơ quan khác chưa phát hiện bất thường
- Chỉ điểm u: CEA: 1.32 ng/mL;CA72-4: 0.51 U/mL
- Giải phẫu bệnh: Ung thư biểu mô tế bào nhẫn, Her2 (-)
- Cắt lớp vi tính ổ bụng: Bờ cong lớn đoạn thân vị dạ dày thành dày không đều, vị trí dày nhất ~12mm,trên đoạn dài ~55mm, tăng ngấm thuốc sau tiêm, vài hạch lân cận lớn nhất đường kính ~ 10mm (>4 hạch). Ổ tiêu xương có viền đặc xương chỏm xương đùi bên phải đường kính 4mm.
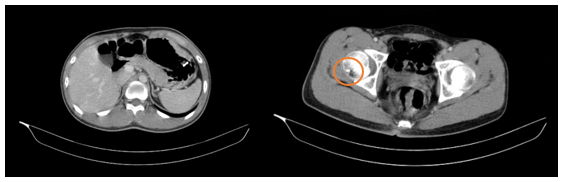
Hình 1. Hình ảnh dày thành dạ dày đoạn thân vị. Ổ tiêu xương có viền đặc xương chỏm xương đùi phải (vòng tròn màu cam)
- Cắt lớp vi tính lồng ngực: Hiện tại không thấy tổn thương nghi ngờ thứ phát
- Siêu âm hạch cổ: Chưa phát hiện bất thường
- Nội soi dạ dày: Thân phình vị, thân vị có đám niêm mạc co kéo, hội tụ, lõm ở trung tâm kích thước~ 3.0cm, bề mặt niêm mạc biến đổi
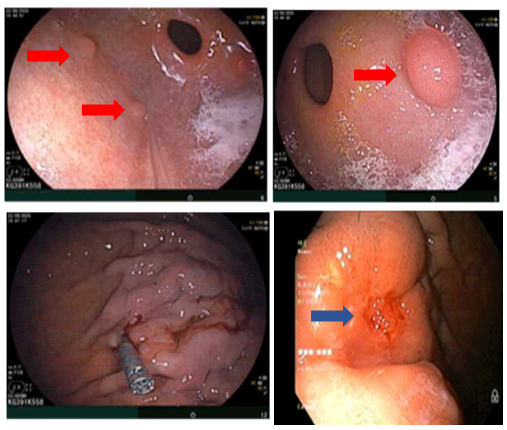
Hình 2. Hình ảnh các polyp ở dạ dày (mũi tên đỏ). Niêm mạc dạ dày co kéo, lõm ở trung tâm (mũi tên xanh)
- Nội soi đại tràng: Phần quan sát được: Dọc đại tràng có nhiều polyp, tập trung ở đại tràng sigma kích thước ~ 0.3 - 0.6 cm. Trực tràng có nhiều polyp kích thước ~ 03-0.6 cm.
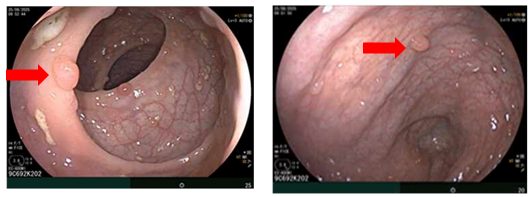
Hình 3. Hình ảnh các polyp rải rác ở đại tràng (mũi tên đỏ)
- Xạ hình xương: Không phát hiện tổn thương xương nghi ngờ di căn
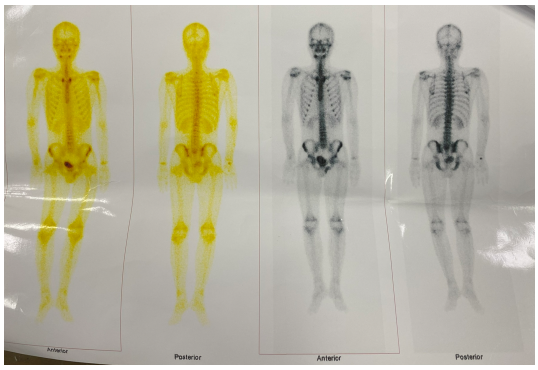
Hình 4. Xạ hình xương chưa phát hiện bất thường
- Chẩn đoán: Ung thư dạ dày, loại biểu mô tế bào nhẫn, Her2 (-), cT3N2M1 di căn phúc mạc
CA LÂM SÀNG 2:
- Bệnh nhân: Phạm Thị H.
- Giới tính: Nữ
- Tuổi: 32
- Địa chỉ: Hưng Yên
- Lý do vào viện: Đau bụng thượng vị
- Tiền sử:
+ Bản thân: Chưa phát hiện bất thường
+ Gia đình: Mẹ mắc ung thư tuyến giáp
- Bệnh sử: Tháng 3/2023, bệnh nhân được chẩn đoán Ung thư dạ dày, đã được điều trị hóa chất phác đồ FLOT 4 đợt rồi được phẫu thuật cắt toàn bộ dạ dày, sau mổ bệnh nhân được điều trị bổ trợ phác đồ FLOT 4 đợt. Tháng 9/2024, bệnh tiến triển di căn buồng trứng,bệnh nhân được điều trị tân bổ trợ phác đồ SOX 6 đợt rồi được phẫu thuật cắt tử cung hoàn toàn và hai phần phụ. Sau phẫu thuật bệnh nhân được điều trị hóa chất phác đồ Ramucimumab – Paclitaxel.
- Khám lâm sàng:
+ Bệnh nhân tỉnh, tiếp xúc tốt
+ Huyết động ổn định, không sốt, thể trạng gầy.
+ Không phù, không xuất huyết dưới da, hạch ngoại vi không sờ thấy
+ Tim đều, tiếng T1, T2 rõ
+ Bụng mềm, không chướng, đại tiểu tiện bình thường
+ Phổi rì rào phế nang rõ
+ Các cơ quan khác chưa phát hiện bất thường
- Chỉ điểm u:
- Giải phẫu bệnh: Ung thư biểu mô tuyến kém biệt hóa, Her2 dương tính 10%
- Cắt lớp vi tính ổ bụng (30/06/2025): Cấu trúc dạng nang hỗn hợp tiểu khung nghi nguồn gốc từ buồng trứng hai bên.
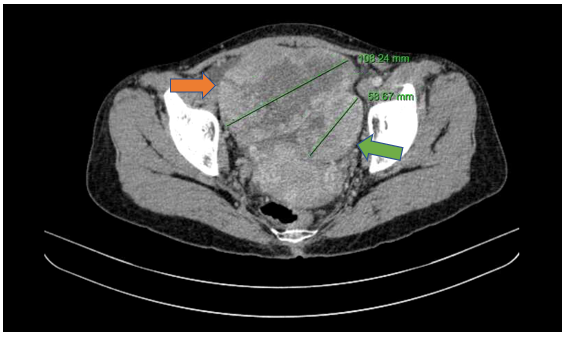
Hình 5. Hình ảnh khối buồng trứng phải kích thước ~108mm (mũi tên màu cam), khối buồng trứng trái kích thước ~58mm (mũi tên màu xanh lục) trên phim chụp cắt lớp vi tính.
- Cắt lớp vi tính ổ bụng (22/10/2025): Nhu mô gan rải rác các nốt ngấm thuốc mạnh sau tiêm đường kính 6mm. Các nốt ngấm thuốc kém nhu mô lách đường kính lớn nhất 25mm. Các ổ khuyết xương lan tỏa xương cột sống và cánh chậu hai bên - theo dõi tổn thương thứ phát. Dày, tăng ngấm thuốc phúc mạc vùng tiểu khung
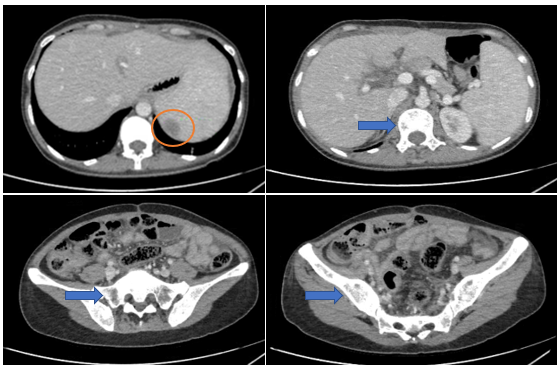
Hình 6. Hình ảnh nốt ngấm thuốc kém ở lách (vòng tròn màu cam). Các ổ khuyết xương lan tỏa nhiều vị trí (mũi tên màu xanh) trên phim chụp cắt lớp vi tính.
- Cắt lớp vi tính lồng ngực: Chưa phát hiện tổn thương thứ phát
- Nội soi dạ dày: Dạ dày đã cắt toàn bộ, miệng nối dạ dày – tá tràng kiểu tận-bên lưu thông tốt.
- Nội soi đại tràng: Giãn tĩnh mạch trực tràng
- Xạ hình xương: Hình ảnh tăng hoạt tính phóng xạ nhiều vị trí xương hộp sọ, nhiều đốt sống, xương cùng, xương cụt, nhiều xương sườn, xương cánh tay hai bên, xương chậu hai bên, xương đùi hai bên.
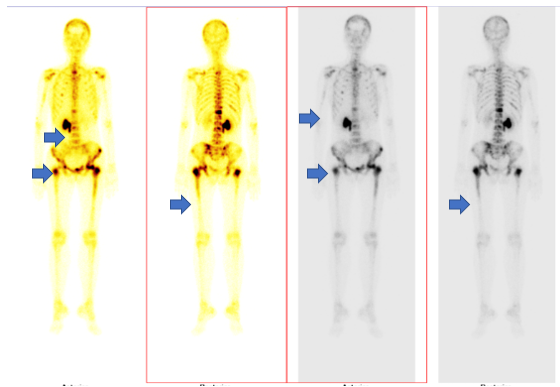
Hình 7. Hình ảnh di căn xương đa ổ trên xạ hình xương (các mũi tên màu xanh)
- Chẩn đoán: Ung thư dạ dày loại biểu mô tuyến kém biệt hóa đã phẫu thuật, Her2 dương tính-di căn buồng trứng, xương đa ổ.
Hai ca lâm sàng trên là những minh chứng rõ nét cho sự phức tạp của Ung thư dạ dày khởi phát sớm. Cụ thể, các trường hợp này xuất hiện bệnh từ độ tuổi rất trẻ, đồng thời đã có tình trạng di căn xa từ rất sớm, kèm theo thể mô bệnh học biệt hóa kém và chỉ số Her2 âm tính hoặc dương tính yếu, dẫn đến tiên lượng bệnh nặng nề. Bên cạnh đó, vai trò của các yếu tố di truyền cũng cần được chú ý đến, tiền sử gia đình có người thân cũng mắc ung thư, hoặc bản thân người bệnh mắc hội chứng có nguy cơ cao ung thư hóa là những dấu hiệu cảnh báo quan trọng.
Ung thư dạ dày khởi phát sớm là một thách thức lớn trong ung bướu hiện đại, khi những bệnh nhân tuy còn trẻ tuổi nhưng lại phải chịu gánh nặng bệnh tật rất lớn, tiên lượng kém và khó đáp ứng với các phác đồ điều trị thông thường. Chính vì thế, cần nâng cao nhận thức về các dấu hiệu nghi ngờ,tăng cường tầm soát bệnh ở các nhóm nguy cơ cao, đặc biệt là các yếu tố về di truyền. Với sự phát triển của công nghệ sinh học phân tử hiện nay, các yếu tố về di truyền và đột biến gen lại càng đóng vai trò quan trọng trong việc sàng lọc sớm bệnh, đồng thời cải thiện được chiến lược chẩn đoán và điều trị cá thể hóa cho nhóm bệnh nhân đặc biệt này. Hơn nữa, ở những bệnh nhân trẻ tuổi, hay những bệnh nhân có mắc các hội chứng tiền ung thư, lại càng phải chú trọng đến công tác tư vấn di truyền cho người nhà, từ đó đưa ra những phương án dự phòng và nâng cao ý thức trong tầm soát bệnh trong cộng đồng có nguy cơ.