Điều trị đích bệnh nhân ung thư phổi không tế bào nhỏ có tổn thương di căn gan tại Bệnh viện Bạch Mai
GS. TS Mai Trọng Khoa, PGS. TS. Phạm Cẩm Phương, PGS. TS. Phạm Văn Thái, TS. Nguyễn Thanh Hùng,
BSCKII. Thiều Thị Hằng, BSNT. Nguyễn Văn Sơn
Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai
Ung thư phổi là một trong những loại ung thư có tỷ lệ mắc và tử vong cao nhất trên thế giới cũng như tại Việt Nam. Theo GLOBOCAN 2022, ung thư phổi chiếm khoảng 12,4% tổng số ca mắc mới và là nguyên nhân gây tử vong hàng đầu do ung thư [1]. Ung thư phổi không tế bào nhỏ (non–small cell lung cancer – NSCLC) chiếm khoảng 85% các trường hợp, trong đó phần lớn bệnh nhân được chẩn đoán ở giai đoạn tiến triển hoặc di căn xa [2].
Di căn gan là một trong những vị trí di căn thường gặp ở bệnh nhân NSCLC giai đoạn muộn, liên quan đến tiên lượng xấu và thời gian sống thêm ngắn hơn so với các vị trí di căn khác. Việc kiểm soát tổn thương di căn gan đóng vai trò quan trọng trong cải thiện triệu chứng và tiên lượng bệnh.
Trong những năm gần đây, sự phát triển của các liệu pháp điều trị đích, đặc biệt là các thuốc ức chế tyrosine kinase (TKIs) nhắm trúng đích EGFR, đã làm thay đổi đáng kể chiến lược điều trị NSCLC. Ở những bệnh nhân có đột biến EGFR, các TKIs thế hệ 1, 2 và 3 như gefitinib, erlotinib, afatinib hoặc osimertinib cho thấy hiệu quả vượt trội so với hóa trị truyền thống, với tỷ lệ đáp ứng cao (khoảng 60–80%) và cải thiện rõ rệt thời gian sống thêm không tiến triển [3]. Đặc biệt, nhiều nghiên cứu ghi nhận khả năng kiểm soát tốt các tổn thương di căn, trong đó có di căn gan – một yếu tố tiên lượng bất lợi.
Tại Việt Nam, các thuốc TKIs ngày càng được sử dụng rộng rãi trong điều trị NSCLC có đột biến EGFR và đã ghi nhận nhiều trường hợp đáp ứng điều trị tốt. Sau đây, chúng tôi xin giới thiệu một trường hợp lâm sàng ung thư phổi không tế bào nhỏ có đột biến EGFR, di căn gan,được điều trị bằng TKIs và đạt đáp ứng tốt tại cơ sở điều trị.
Họ và tên: N.T.K.D Giới: Nữ Tuổi: 76
Ngày vào viện: 11/2025
Lý do vào viện: đau tức hạ sườn phải
Bệnh sử:
Cách vào viện 1 tháng, bệnh nhân đau âm ỉ hạ sườn phải, không đau ngực, không khó thở. Sau đó, bệnh nhân đi khám tại Bệnh viện Bạch Mai, được chụp chiếu đánh giá phát hiện tổn thương tại phổi trái, gan đa ổ và được sinh thiết tổn thương gan làm mô bệnh học. Sau sinh thiết bệnh nhân ổn định.
Tiền sử:
+ Bản thân: gãy cẳng tay phải cách đây 5 tháng, viêm gan C,không hút thuốc lào, thuốc lá
+ Gia đình: Chưa ghi nhận bệnh lý liên quan
Khám lâm sàng:
- Bệnh nhân tỉnh, tiếp xúc tốt, PS 1
- Huyết động ổn định: Mạch: 80 nhịp/phút; Huyết áp: 135/87 mmHg
- Thể trạng trung bình: Chiều cao: 150cm, Cân nặng: 49kg, BMI: 21,78 kg/m2.
- Không sờ thấy hạch thượng đòn.
- Bệnh nhân đau hạ sườn phải âm ỉ, không đau ngực, không khó thở, không đau đầu.
- Phổi: Thông khí phổi hai bên rõ, không có tiếng rales bệnh lý.
- Tim mạch: Nhịp tim đều, tiếng tim rõ, không tiếng thổi bất thường
- Bụng mềm, gan lách không to
- Các cơ quan khác chưa phát hiện bất thường
Các xét nghiệm cận lâm sàng:
- Xét nghiệm máu:
- HCV Ab (+); HCV đo tải lượng hệ thống tự động: Không phát hiện virus (ngưỡng phát hiện 15 IU/mL)
- Công thức máu, chức năng gan thận, điện giải đồ trong giới hạn bình thường, không bị nhiễm viêm gan B và HIV.
- Xét nghiệm chỉ điểm u tăng nhẹ: CEA: 1000 ng/ml (bình thường: <4,3 ng/ml); Cyfra 21-1: 57,7 ng/ml (bình thường: <2,37 ng/ml); Định lượng AFP toàn phần: 4.5 ng/mL; Định lượng AFP-L3: <0.5 %; Định lượng PIVKA-II: 17 mAU/mL; Định lượng CA 19-9: 156.0 U/mL.
- Giải phẫu bệnh – hoá mô miễn dịch (tổn thương u gan): Hình ảnh mô bệnh học và hóa mô miễn dịch phù hợp với ung thư biểu mô tuyến nguồn gốc phổi; PDL1 âm tính.
- Xét nghiệm đột biến gen: phát hiện đột biến xoá đoạn trên exon 19 (p.E746_A750del (c.2235_2249del)) gen EGFR. Không xuất hiện các đột biến gen ALK, ROS1, MET, RET.
- Xét nghiệm giải trình tự gen bằng kỹ thuật giải trình tự gen thế hệ 2: phát hiện biến thể mất đoạn E746_A750del tại exon 19 gen EGFR và H214R tại exon 6 gen TP53.
- Chụp CT lồng ngực (có tiêm thuốc cản quang): Nhu mô thùy dưới phổi trái có khối kích thước 21x30mm bờ tua gai. Nốt đặc gần rốn phổi lân cận ~ 8mm. Nốt đặc thùy dưới đường kính 5mm. Kén khí thùy trên đường kính 20mm.
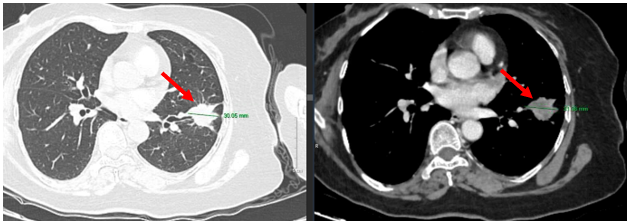
Hình 1: Nhu mô thùy dưới phổi trái có khối kích thước 21x30mm bờ tua gai (mũi tên đỏ)
- CT bụng (có tiêm thuốc cản quang): Nhu mô gan rải rác có nhiều nốt- khối kích thước lớn nhất 58x65mm, sau tiêm ngấm thuốc kém dạng viền, trung tâm có phần hoại tử. Tuyến thượng thận trái có nốt đường kính 9mm, ngấm thuốc đều. Nốt đặc xương lành tính chỏm xương đùi phải, xương chậu trái ĐK 9mm
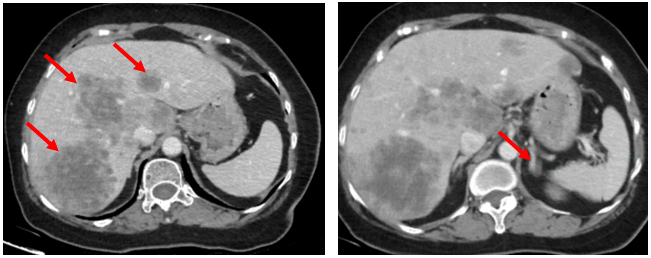
Hình 2: Nhu mô gan rải rác có nhiều nốt - khối kích thước lớn nhất 58x65mm (mũi tên đỏ bên trái). Tuyến thượng thận trái có nốt đường kính 9mm (mũi tên đỏ bên phải)
- Siêu âm hạch cổ: Không thấy hạch nghi ngờ bệnh lý vùng cổ hai bên
Hình 3: Không thấy hạch nghi ngờ bệnh lý vùng cổ hai bên
- Xạ hình xương: Hình ảnh tổn thương xương tại xương sọ vùng đỉnh phải. Cần phối hợp lâm sàng, cận lâm sàng và làm lại xạ hình xương sau 3 tháng.
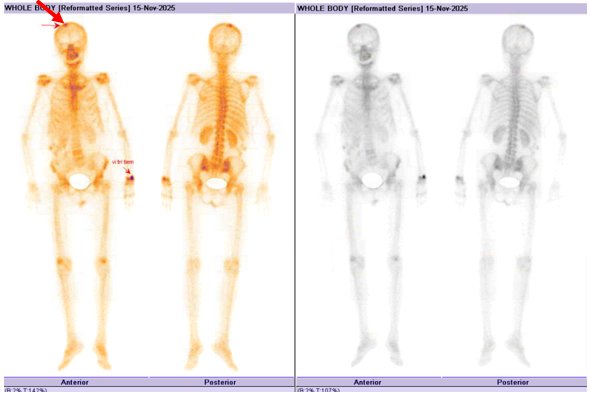
Hình 4: Hình ảnh tổn thương xương tại xương sọ vùng đỉnh phải (mũi tên đỏ)
- MRI sọ não: Nằm ngoài trục vùng trán phải có tổn thương kích thước 9x18mm, sau tiêm không ngấm thuốc viền ngoại vi - u màng não vùng trán phải.
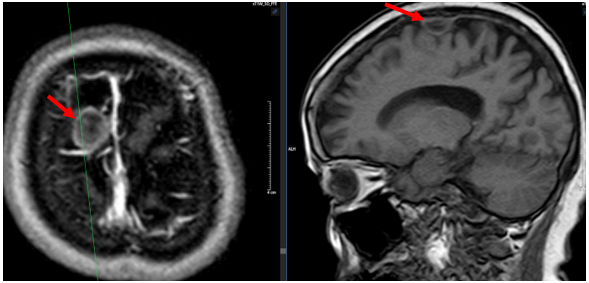
Hình 5: u màng não vùng trán phải kích thước 9x18mm (mũi tên đỏ)
Các xét nghiệm cận lâm sàng khác:
- Xét nghiệm đột biến EGFR: không có đột biến
- Nội soi dạ dày, soi đại tràng: u nhú thực quản 1/3 dưới ~ 0.5cm - Viêm dạ dày. Hình ảnh nội soi đại tràng bình thường. Trĩ nội độ II.
Chẩn đoán xác định:
Ung thư biểu mô tuyến thuỳ dưới phổi trái di căn gan đa ổ,tuyến thượng thận cT2N0M1c giai đoạn IVB – U màng não phải/Viêm gan C - Gãy cẳng tay phải ổn định
Mô bệnh học và hóa mô miễn dịch u gan: Hình ảnh mô bệnh học và hóa mô miễn dịch phù hợp với ung thư biểu mô tuyến nguồn gốc phổi; PDL1 âm tính.
Đột biến gen: phát hiện đột biến xoá đoạn trên exon 19 (p.E746_A750del (c.2235_2249del)) gen EGFR. Không xuất hiện các đột biến gen ALK, ROS1, MET, RET.
Hướng xử trí: Bệnh nhân đã được hội chẩn và điều trị thuốc đích TKIs thế hệ 2:
Giotrif 30mg (Alfatinib 30mg) x 1 viên/ngày (do bệnh nhâncao tuổi, thể trạng kém nên lựa chọn liều afatinib 30 mg/ngày)
à Bệnh nhân hoàn thành 4 tháng thuốc đích, trong quá trình uống thuốc bệnh nhân có hết đau hạ sườn phải và gặp một số tác dụng phụ: mệt mỏi, thỉnh thoảng bị tiêu chảy độ 1-2 nên tiếp tục duy trì liều afatinib 30mg/ngày,không tăng lên liều chuẩn afatinib 40mg/ngày. Không có tác dụng phụ nào khác cần phải xử trí.
à Đánh giá lại sau 4 tháng uống thuốc đích:
- Lâm sàng: không đau ngực, không khó thở, ăn uống tốt, mệt mỏi giảm hơn so với trước điều trị
- Chụp CT ngực: nhu mô thùy dưới phổi trái có khối kích thước 16x12mm, bờ tua gai, thuốc kém sau tiêm. Nhu mô ngoại vi thùy dưới rải rác có các nốt đặc, bán đặc, đường kính 2 - 4mm. Kén khí thùy trên đường kính 20mm. Trung thất cân đối.
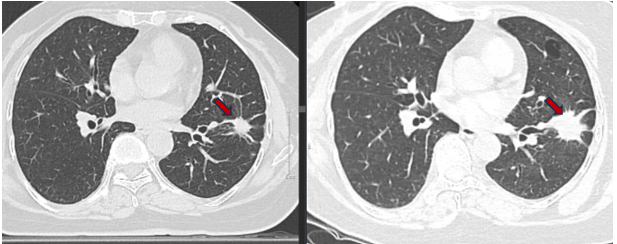
Hình 6: U thuỳ dưới phổi trái ~16x12mm (sau điều trị thuốc đích - mũi tên đỏ bên trái).
Nhu mô thùy dưới phổi trái ~ 21x30mm (trước điều trị thuốc đích - mũi tên đỏ bên phải)
- CT bụng: Nhu mô rải rác có nhiều nốt- khối kích thước lớn nhất 42x28mm, ngấm thuốc kém sau tiêm. Tuyến thượng thận trái có nốt đường kính 8mm, ngấm thuốc đều.
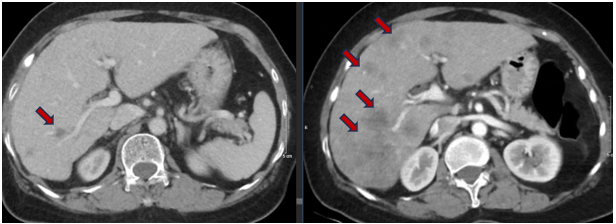
Hình 7: Nhiều nốt-khối u gan 42x28mm (sau điều trị thuốc đích - mũi tên đỏ bên trái).
Nhiều nốt - khối u gan ~ 58x65mm (trước điều trị thuốc đích - mũi tên đỏ bên phải)
- Chất chỉ điểm khối u sau 4 tháng điều trị đã giảm và trở về bình thường: CEA: 10.91 ng/ml (bình thường: < 4,3 ng/ml); Cyfra 21-1: 2.45 ng/mL.
à Hiện tại, bệnh nhân tiếp tục điều trị Alfatinib 30mgx 1 viên/ngày, dung nạp thuốc được.
Lời bàn:
Ung thư phổi không tế bào nhỏ giai đoạn tiến triển, đặc biệt khi có di căn gan, thường liên quan đến tiên lượng xấu và thời gian sống thêm ngắn. Trong những năm gần đây, sự ra đời của các thuốc ức chế tyrosine kinase (TKIs) nhắm trúng đích EGFR đã làm thay đổi đáng kể chiến lược điều trị, giúp cải thiện tỷ lệ đáp ứng và kéo dài thời gian sống thêm so với hóa trị truyền thống.
Trong trường hợp lâm sàng này , bệnh nhân có đột biến EGFR xoá đoạn exon 19 và tổn thương di căn gan đa ổ kích thước lớn, được điều trị bằng afatinib. Sau 4 tháng điều trị, bệnh nhân đạt đáp ứng rõ rệt với giảm kích thước khối u phổi và đặc biệt là các tổn thương di căn gan, kèm theo giảm đáng kể các chỉ điểm khối u. Kết quả này phù hợp với các nghiên cứu cho thấy TKIs có hiệu quả cao ở bệnh nhân mang đột biến EGFR, kể cả trên các vị trí di căn tiên lượng xấu như gan.
Một điểm đáng chú ý là bệnh nhân dung nạp thuốc tốt, chỉ xuất hiện các tác dụng phụ nhẹ như tiêu chảy và mệt mỏi,không ảnh hưởng đến việc duy trì điều trị. Điều này cho thấy tính an toàn và khả năng sử dụng lâu dài của TKIs, đặc biệt ở bệnh nhân cao tuổi.
Trường hợp này khẳng định vai trò quan trọng của điều trị đích bằng TKIs trong kiểm soát bệnh toàn thân và các tổn thương di căn gan ở bệnh nhân NSCLC có đột biến EGFR, góp phần cải thiện tiên lượng và chất lượng sống trong thực hành lâm sàng.
Tài liệu tham khảo:
[1]. International Agency for Research on Cancer (IARC). GLOBOCAN2022: Lung cancer fact sheet. Lyon: IARC; 2022.
[2]. Mai Trọng Khoa (2020). Hướng dẫn chẩn đoán và điều trị một số bệnh ung bướu. Nhà xuất bản y học.
[3]. Mok TS, Wu YL, Thongprasert S, et al. Gefitinib orcarboplatin-paclitaxel in pulmonary adenocarcinoma. N Engl J Med.2009;361(10):947-957. doi:10.1056/NEJMoa0810699