Ca lâm sàng: Điều trị tân bổ trợ ung thư trực tràng giúp giảm giai đoạn và phẫu thuật triệt căn tại Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai
GS. Mai Trọng Khoa, PGS. Phạm Cẩm Phương, Ths. BS. Hoàng Công Tùng, BSNT. Tiêu Quang Trường
Trung tâm Y học hạt nhân và Ung bướu Bệnh viện Bạch Mai
1. Đặt vấn đề
Ung thư trực tràng là một trong những ung thư tiêu hóa thường gặp, với chiến lược điều trị dựa trên giai đoạn bệnh, vị trí u (tính từ rìa hậu môn), nguy cơ xâm lấn mạc treo trực tràng và tình trạng di căn. Trong ung thư trực tràng giai đoạn tiến triển tại chỗ, cần được điều trị tân bổ trợ với mục tiêu tối ưu hóa khả năng phẫu thuật triệt căn (R0) và giảm nguy cơ tái phát xa, đặc biệt ở nhóm nguy cơ cao như cT4, cN2, có dấu hiệu xâm lấn mỡ quanh. Chiến lược “tân bổ trợ toàn bộ” (total neoadjuvant therapy – TNT) ngày càng được áp dụng cho nhóm locally advanced/high-risk rectal cancer, với hóa trị nền tảng FOLFOX/CAPOX cho thấy TNT có thể cải thiện các tiêu chí kiểm soát bệnh và tăng tỷ lệ đáp ứng, qua đó hỗ trợ giảm giai đoạn bệnh (downstaging) trước phẫu thuật.
Trong bối cảnh đó, phác đồ FOLFOX (bao gồm oxaliplatin–5FU–leucovorin) là “xương sống” hóa trị thường dùng trong ung thư đại–trực tràng; FOLFOX4 là một biến thể kinh điển với lịch truyền 14 ngày/lần. Việc phối hợp bevacizumab (kháng VEGF) cùng FOLFOX4 trong tân bổ trợ có thể được cân nhắc ở một số bệnh nhân nguy cơ cao khi mục tiêu lâm sàng là tăng xác suất đáp ứng hình ảnh học, hỗ trợ co nhỏ u/giảm xâm lấn quanh u và kiểm soát sớm bệnh vi thể toàn thân.
Chúng tôi báo cáo một trường hợp ung thư biểu mô tuyến trực tràng cao biệt hóa vừa được điều trị hóa chất tân bổ trợ bevacizumab–FOLFOX4, sau đó phẫu thuật triệt căn đạt ypT3N0. Qua đó, chúng tôi mong muốn làm nổi bật vai trò của điều trị tân bổ trợ trong tiếp cận điều trị đa mô thức trong ung thư nói chung và ung thư đại trực tràng nói riêng.
2. Trình bày ca bệnh
Bệnh nhân: Lưu Thị H. Giới: Nữ 60 tuổi.
Địa chỉ: Ngô Quyền, Hải Phòng
Lý do vào viện: Đại tiện khó.
Tiền sử: tăng huyết áp điều trị theo đơn chuyên khoa; không ghi nhận dị ứng; tiền sử gia đình bình thường.
Bệnh sử: Tháng 07/2024, bệnh nhân xuất hiện đại tiện khó,không đau bụng, không đi ngoài phân máu, không gầy sút cân, đi khám tại bệnh viện Bạch Mai được nội soi đại–trực tràng phát hiện u trực tràng. Bệnh nhân được nhập viện tại Trung tâm Y học hạt nhân và ung bướu điều trị.
Khám lâm sàng:
Toàn trạng ổn định, bệnh nhân tỉnh, tiếp xúc tốt;
Da niêm mạc hồng;
Không phù, không xuất huyết dưới da;
Không sờ thấy hạch ngoại vi;
Bụng mềm, không chướng, không có cảm ứng phúc mạc, không phản ứng thành bụng; gan lách không sờ thấy;
Thăm trực tràng: cách rìa hậu môn khoảng 5 cm sờ thấy tổn thương chiếm khoảng 1/3 chu vi lòng trực tràng, không có máu theo găng, trương lực cơ thắt hậu môn còn tốt.
Khám hô hấp và tim mạch trong giới hạn bình thường.
3. Cận lâm sàng và chẩn đoán ban đầu
Nội soi đại–trực tràng (07/2024):
Ghi nhận hai tổn thương u sùi ở trực tràng, cách rìa hậu môn khoảng 5 cm và khoảng 10 cm. Tổn thương “phía trong” chiếm gần hết lòng trực tràng; tổn thương “phía ngoài” kích thước khoảng 3,0 cm. Ống hậu môn có đám tổn thương gồ ghề loang lổ.
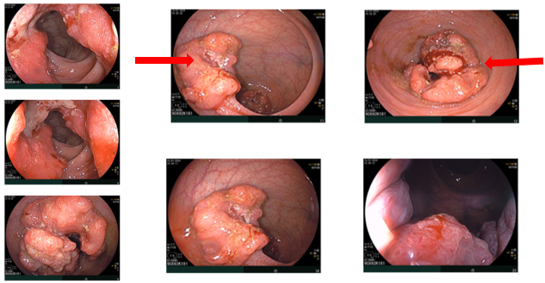
Hình 1: Tổn thương u sùi ở trực tràng
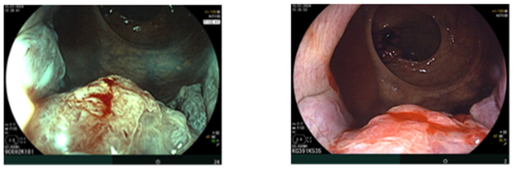
Hình 2: Tổn thương gồ ghề loang lổ ở ống hậu môn
Giải phẫu bệnh (sinh thiết):
- Trực tràng: ung thư biểu mô tuyến biệt hóa vừa.
- Hậu môn: u tuyến ống, loạn sản độ thấp (tubular adenoma, low-grade dysplasia).
Cộng hưởng từ (MRI) vùng tiểu khung (07/2024):
Hình ảnh dày thành không đều quanh chu vi ở trực tràng cao–đoạn đầu đại tràng sigma; dày nhất khoảng 12 mm, trên đoạn dài khoảng 45mm; mất cấu trúc lớp thành ống tiêu hóa, kèm thâm nhiễm tổ chức mỡ xung quanh. Lân cận có vài hạch, hạch lớn khoảng 14×9 mm (tổng <7 hạch).
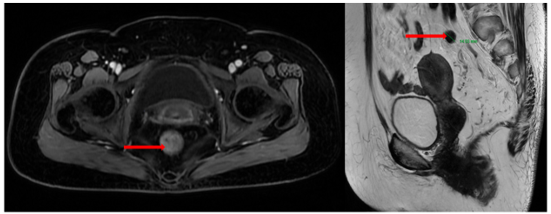
Hình 3: MRI vùng tiểu khung
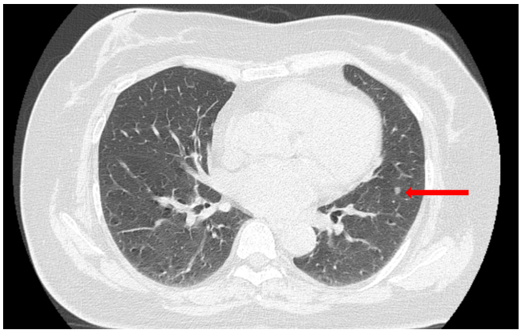
Cắt lớp vi tính (CT) lồng ngực (07/2024):
Hình ảnh thùy dưới phổi trái sát rãnh liên thùy có 02 nốt đặc, đường kính 4 mm và 4,5 mm, bờ tròn đều.
Siêu âm hạch cổ (07/2024): Không phát hiện bất thường.
Dấu ấn u (07/2024): CEA 6,13 ng/mL (tăng nhẹ); CA19-9 35,3U/mL (tăng nhẹ).
Chẩn đoán và đánh giá giai đoạn:
Bệnh nhân được chẩn đoán ung thư trực tràng cao–trung bình giai đoạn cT4N2bMx (trong chẩn đoán tổng hợp MDT sau đó ghi nhận M0).
4. Can thiệp điều trị
Điều trị tân bổ trợ:
Dựa trên đánh giá ung thư trực tràng tiến triển tại chỗ và hạch vùng, bệnh nhân được chỉ định hóa chất tân bổ trợ Bevacizumab–FOLFOX4 với 06 chu kỳ.
Đánh giá đáp ứng sau điều trị (10/2024):
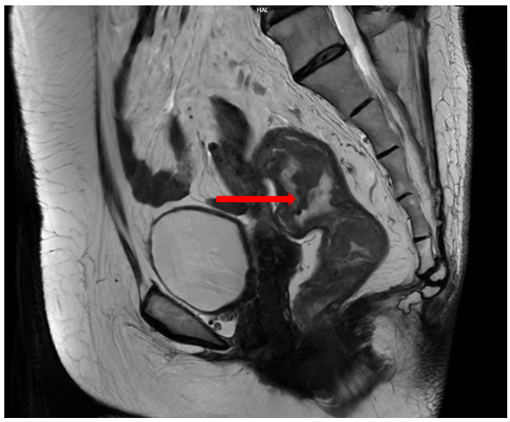
MRI tiểu khung: Hình ảnh dày thành trực tràng giữa giảm còn trên đoạn dài 27 mm, chỗ dày nhất 8 mm; không thấy thâm nhiễm xung quanh, giảm so với 07/2024.

CT ngực: Hìn ảnh hai nốt đặc 4–4,5 mm không thay đổi so với07/2024.

Xét nghiệm dấu ấn u theo thời gian:
CEA: 6,13 (07/2024) → 3,47 (08/2024) → 2,0 (10/2024).
CA19-9: 35,3 (07/2024) → 59 (08/2024) → 54,6 (10/2024).

Nhìn chung, hình ảnh học cho thấy đáp ứng rõ tại chỗ, và CEA giảm về bình thường; CA19-9 dao động và không song hành chặt với đáp ứng.
Phẫu thuật:
Sau đánh giá lại, bệnh nhân được phẫu thuật cắt đoạn đại–trực tràng kèm nạo vét hạch D2.
5. Kết quả mô bệnh học
Giải phẫu bệnh sau mổ:
Ung thư biểu mô tuyến biệt hóa vừa, xâm lấn lớp thanh mạc(ypT3).
Hạch: báo cáo 2/2 hạch viêm mạn tính (không ghi nhận di căn).
Diện cắt trực tràng: không có u (R0 theo mô tả diện cắt âm tính).
Chẩn đoán xác định sau điều trị:
Ung thư trực tràng cao-trung bình cT4N2bM0 – ypT3N0M0.
6. Kết luận
Trường hợp bệnh nhân ung thư trực tràng đạt đáp ứng, thể hiện qua giảm dày thành và mất thâm nhiễm quanh trên MRI cùng giảm CEA, sau đó phẫu thuật triệt căn đạt diện cắt âm tính và ypT3N0, sau điều trị tân bổ trợ với phác đồ Bevecizumab-FOLFOX4 đã nhấn mạnh vai trò quan trọng của điều trị tân bổ trợ trong tiếp cận đa mô thức đối với ung thư đại trực tràng. Việc lựa chọn đúng phác đồ và điều trị cá thể hóa có thể mang lại hiệu quả điều trị vượt trội, đồng thời cải thiện khả năng phẫu thuật triệt căn và tiên lượng lâu dài cho người bệnh.
Tài liệu tham khảo
- Sauer R, et al. Preoperative versus postoperative chemoradiotherapy for rectal cancer. N Engl J Med. 2004;351:1731–1740.
- Benson AB, et al. Rectal Cancer, Version (NCCN Clinical Practice Guidelines in Oncology). NCCN;
- Glynne-Jones R, et al. Rectal cancer: ESMO Clinical Practice Guidelines. Ann Oncol;
- Bộ Y tế. (2020). Hướng dẫn chẩn đoán và điều trị ung thư đại trực tràng. Nhà xuất bản Y học.