Điều trị ung thư phổi di căn não tại Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai
GS. Mai Trọng Khoa, BSNT. Tiêu Quang Trường, PGS. Phạm Cẩm Phương, ThS. Hoàng Công Tùng
Trung tâm Y học hạt nhân và Ung bướu Bệnh viện Bạch Mai
Theo GLOBOCAN 2022, ung thư phổi là một trong những nguyên nhân hàng đầu gây tử vong do ung thư trên toàn cầu. Tại Việt Nam, ung thư phổi có tỷ lệ tử vong cao đứng thứ 2, chỉ sau ung thư gan. Phần lớn bệnh nhân được chẩn đoán ở giai đoạn tiến triển hoặc di căn xa, làm hạn chế hiệu quả của các phương pháp điều trị truyền thống. Trong những năm gần đây, việc ứng dụng xét nghiệm sinh học phân tử để phát hiện các đột biến gen, mở ra hướng điều trị cá thể hóa, bên cạnh tiếp cận điều trị đa mô thức, đã mang lại nhiều cải thiện đáng kể về thời gian sống thêm và chất lượng sống cho người bệnh.
Chúng tôi báo cáo một trường hợp bệnh nhân nữ 56 tuổi, được chẩn đoán ung thư biểu mô tuyến thùy dưới phổi trái, có đột biến xóa đoạn exon19 gen EGFR, di căn não tại thời điểm phát hiện bệnh. Bệnh nhân được hội chẩn Hội đồng đa chuyên khoa (MDT) tại Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai có chỉ định xạ trị gia tốc toàn não kết hợp điều trị liệu pháp nhắm trúng đích cho thấy đáp ứng điều trị tốt và kiểm soát bệnh bền vững.
Họ và tên người bệnh: Hoàng Thị T. Giới: nữ Tuổi: 56
Lý do vào viện: Đau đầu kéo dài, kèm hoa mắt, chóng mặt.
Bệnh sử: Tháng 05/2024, bệnh nhân xuất hiện đau đầu nhiều, kèm hoa mắt chóng mặt, không buồn nôn, không nôn, không đau tức ngực, không gầy sút cân. Bệnh nhân nhập Bệnh viện Đa khoa tỉnh, sau đó triệu chứng đau đầu tăng dần kèm buồn nôn nên được chuyển Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai để điều trị.
Tiền sử:
- Bản thân:
+ Không hút thuốc.
+ Không có tiền sử bệnh lý nội - ngoại khoa khác.
- Gia đình: Chưa phát hiện bất thường.
Tình trạng lúc vào viện:
- Khám toàn thân:
+ Bệnh nhân tỉnh táo, thể trạng trung bình.
+ Không sờ thấy hạch ngoại vi.
+ Không phù, không xuất huyết dưới da.
+ Mạch: 80 lần/phút, huyết áp: 120/80 mmHg.
- Hô hấp: lồng ngực cân đối, di động theo nhịp thở, rì rào phế nang rõ, không rales.
- Tim mạch: nhịp tim đều, rõ, không có tiếng tim bệnh lý.
- Thần kinh: đau đầu vùng chẩm phải, không yếu liệt.
- Cơ xương khớp: chưa phát hiện bất thường.
- Tiêu hóa: bụng mềm, gan lách không sờ thấy.
- Các cơ quan bộ phận khác chưa phát hiện bất thường.
Cận lâm sàng:
- Công thức máu, sinh hóa máu, đông máu cơ bản trong giới hạn bình thường.
- Chẩn đoán hình ảnh:
MRI sọ não (05/2024):
Hình 1: Hình ảnh các khối, nốt tổn thương có chảy máu thùy trán phải, góc cầu tiểu não trái, các nốt chảy máu thùy trán trái, thùy thái dương - thùy chẩm phải - theo dõi các tổn thương thứ phát.
CT ngực (05/2024):
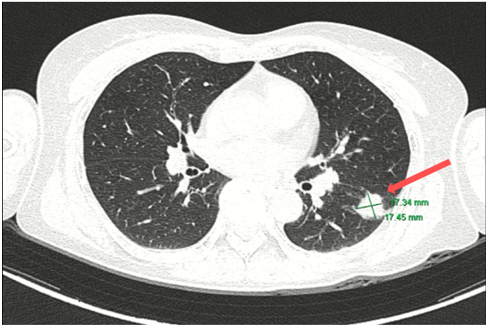
Hình 2: Hình ảnh tốt đặc ở phân thùy S6 phổi trái, đường kính 17 mm, bờ tua gai. Không thấy hạch trung thất to.
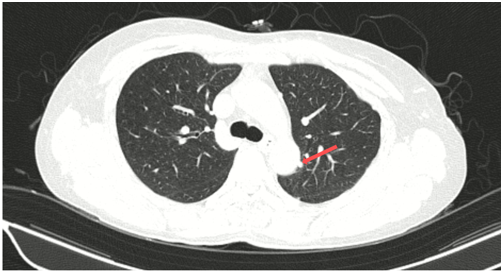
Hình 3: Các nốt đặc rải rác phổi trái, bờ đều, đường kính ~ 5mm - theo dõi tổn thương thứ phát.
- CT bụng và siêu âm hạch cổ: Không ghi nhận bất thường.
- Giải phẫu bệnh u phổi: Ung thư biểu mô tuyến.
- Xét nghiệm gen: Phát hiện đột biến xóa đoạn exon 19 trên gen EGFR.
- Chất chỉ điểm khối u: CEA: 1,66 ng/mL
Cyfra 21-1: 2,17 ng/mL
Chẩn đoán: Ung thư biểu mô tuyến thùy dưới phổi trái, di căn não cT4N0M1.
Bệnh nhân được hội chẩn Hội đồng chuyên môn tại Trung tâm Y học hạt nhân và Ung bướu, quyết định xạ trị gia tốc toàn não kết hợp liệu pháp nhắm trúng đích.
Theo dõi đáp ứng điều trị
Lâm sàng: Hiện tại bệnh nhân không còn đau đầu, không buồn nôn.
Cận lâm sàng:
Bảng: Thay đổi nồng độ chất chỉ điểm khối u theo thời gian sau điều trị:

Có thể thấy nồng độ chất chỉ điểm khối u ban đầu không cao nên không phản ánh đầy đủ gánh nặng bệnh. Tuy vậy, sau điều trị 3 tháng, cả hai marker đều giảm rõ và duy trì ổn định lâu dài. Điều này đồng thuận với diễn biến hình ảnh cho thấy kiểm soát bệnh.
MRI sọ não sau điều trị:
Ct ngực sau điều trị:
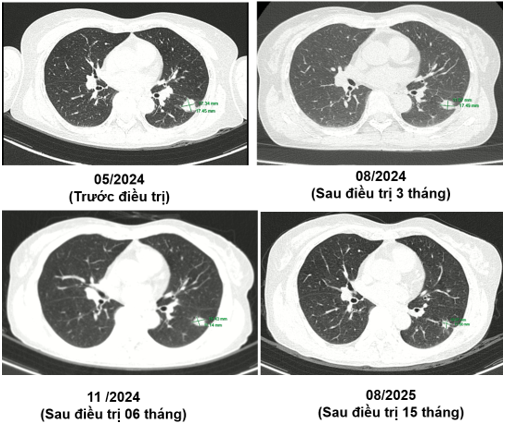
Theo dõi định kỳ bằng lâm sàng, chụp CT ngực và MRI sọ não sau 3 tháng, 6 tháng và 15 tháng cho thấy:
- Tổn thương phổi và não giảm kích thước rõ rệt.
- Không xuất hiện tổn thương di căn mới.
- Tình trạng toàn thân ổn định, chất lượng sống được cải thiện.
Lời bàn:
Ca lâm sàng cho thấy xét nghiệm sinh học phân tử có vai trò quan trọng trong chẩn đoán và lựa chọn chiến lược điều trị ung thư phổi không tế bào nhỏ, đặc biệt ở các bệnh nhân có đột biến gen EGFR. Việc áp dụng điều trị đa mô thức dựa trên quyết định của Hội đồng đa chuyên khoa (MDT), đã mang lại hiệu quả kiểm soát bệnh lâu dài ngay cả trong trường hợp đã có di căn não.
Qua đó, chúng tôi nhấn mạnh rằng mô hình tiếp cận toàn diện,đa chuyên khoa và cá thể hóa điều trị dựa trên đặc điểm sinh học khối u là xu hướng tất yếu, góp phần nâng cao hiệu quả điều trị và chất lượng sống cho bệnh nhân ung thư phổi trong thực hành lâm sàng hiện nay.
Tài liệu tham khảo
1. Bộ Y tế. (2020). Hướng dẫn chẩn đoán và điều trị ung thư phổi không tế bào nhỏ. Nhà xuất bản Y học.
2. World Health Organization;International Agency for Research on Cancer (IARC). (2022). GLOBOCAN2022: Lung cancer incidence, mortality and prevalence worldwide.
3. National ComprehensiveCancer Network (NCCN). (2023). NCCN Clinical Practice Guidelines in Oncology: Non-Small Cell Lung Cancer.
4. Hanna, N. H., et al.(2020). Therapy for stage IV non–small-cell lung cancer with driveralterations: ASCO guideline update. Journal of Clinical Oncology.