Ca lâm sàng: Điều trị đích bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn muộn di căn nhiều cơ quan, tại Trung tâm Y học hạt nhân và Ung bướu – Bệnh viện Bạch Mai
GS. TS. Mai Trọng Khoa, BSNT. Nguyễn Bảo Linh, PGS. TS. Phạm Cẩm Phương, BSCKII. Lê Viết Nam,
Mở đầu:
Ung thư phổi là nguyên nhân hàng đầu gây tử vong do ung thư trên toàn thế giới. Trong đó, ung thư phổi không tế bào nhỏ (NSCLC) là thể thường gặp nhất, chiếm khoảng 85% các trường hợp [1]. Phần lớn bệnh nhân được chẩn đoán ở giai đoạn tiến xa hoặc di căn, khi các phương pháp điều trị tại chỗ như phẫu thuật hoặc xạ trị triệt căn không còn chỉ định, khiến tiên lượng bệnh nhìn chung còn hạn chế.
Trong những năm gần đây, sự phát triển của y học chính xác và các liệu pháp điều trị nhắm trúng đích dựa trên bất thường phân tử đã mang lại những thay đổi mang tính đột phá trong điều trị NSCLC. Trong đó, tái sắp xếp gen ALK (Anaplastic Lymphoma Kinase) được phát hiện ở khoảng 3–7% bệnh nhân NSCLC, chủ yếu gặp ở ung thư biểu mô tuyến, bệnh nhân trẻ tuổi hơn và ít hoặc không hút thuốc. Dạng tái sắp xếp thường gặp nhất là EML4–ALK, tạo ra protein ALK hợp nhất có hoạt tính tyrosine kinase liên tục, dẫn đến kích hoạt không kiểm soát các con đường tín hiệu tăng sinh và sống sót của tế bào ung thư.
Theo Hướng dẫn thực hành lâm sàng của NCCN (phiên bản 2026), đối với bệnh nhân có ALK dương tính, các thuốc ức chế ALK thế hệ mới được khuyến cáo là điều trị bước một ưu tiên, thay thế hóa trị nền platinum truyền thống[2]. Alectinib là thuốc ức chế tyrosine kinase ALK thế hệ thứ hai, đã chứng minh hiệu quả vượt trội so với crizotinib trong điều trị bước một NSCLC ALK dương tính. Nghiên cứu pha III ALEX cho thấy Alectinib giúp kéo dài thời gian sống thêm không tiến triển trung vị lên tới 34,8 tháng, đồng thời kiểm soát hiệu quả tổn thương di căn hệ thần kinh trung ương. Ngoài ra, thuốc có độ dung nạp tốt, tỷ lệ tác dụng không mong muốn thấp, phù hợp cho điều trị lâu dài [3].
Dưới đây là một trường hợp bệnh nhân mắc Ung thư phổi không tế bào nhỏ giai đoạn muộn, di căn đa cơ quan bao gồm cả di căn não, có đột biến gen ALK dương tính, sau điều trị đạt đáp ứng gần hoàn toàn với thuốc nhắm trúng đích ALK tại Trung tâm Y học hạt nhân và Ung bướu – Bệnh viện Bạch Mai nhằm góp phần minh họa hiệu quả thực hành lâm sàng của điều trị nhắm trúng đích ALK theo khuyến cáo hiện nay.
Hành chính
- Họ và tên: Đặng V.K
- Tuổi: 67
- Giới tính: Nam
- Quê quán: Mang Yang, Gia Lai
1. Lý do vào viện: Đau tức ngực, ho khan nhiều
2. Tiền sử:
- Bệnh lý: Tăng huyết áp điều trị Amlordipin 5mg/ngày
- Thói quen, sinh hoạt
+ Không hút thuốc lá, không uống rượu bia
Môi trường
+ Nghề nghiệp: nông nghiệp, tiếp xúc thuốc trừ sâu
- Dị ứng: chưa phát hiện bất thường
- Gia đình: Chưa phát hiện gia đình có người thân mắc ung thư
3. Bệnh sử
Tháng 08/2025, bệnh nhân xuất hiện đau tức ngực trái kèm ho khan nhiều, ăn uống kém,mệt mỏi, gầy sút 5kg trong 3 tháng. Bệnh nhân đi khám phát hiện tràn dịch màng phổi trái và hạch lớn vùng thượng đòn trái, bệnh nhân được sinh thiết hạch thượng đòn trái cho kết quả Ung thư biểu mô tuyến kém biệt hóa di căn -> Bệnh nhân được nhập Trung tâm Y học hạt nhân và Ung bướu – Bệnh viện Bạch Mai để đánh giá và điều trị tiếp.
Khám lúc vào viện
- Bệnh nhân tỉnh, không sốt
- Da niêm mạc hồng, huyết động ổn định
- Không yếu liệt khu trú, không đau đầu, không buồn nôn, không chóng mặt.
- Hạch thượng đòn trái đường kính ~ 2cm, ấn chắc, không di động
- Tim đều, T1-T2 rõ, tần số 85 lần/phút không tiếng thổi bệnh lý.
- Phổi trái giảm thông khí vùng đáy phổi
- Bụng mềm, không điểm đau khu trú
- Các cơ quan khác chưa phát hiện bất thường
Cận lâm sàng
- Xét nghiệm tế bào máu ngoại vi: WBC (Bạch cầu): 9.3 G/L, NEUT (Bạch cầu trung tính): 5.1 G/L, RBC(Hồng cầu): 5.14 T/L, HGB (Huyết sắc tố): 137 g/l, PLT (Tiểu cầu): 331 G/L -> các chỉ số xét nghiệm đều trong giới hạn bình thường.
- Xét nghiệm sinh hóa máu: Glucose (Đường máu): 6.5 mmol/l, Creatinine (Chức năng thận): 70 mmol/l, ALT (Men gan): 32 U/mL, AST (Men gan): 35 U/L -> các chỉ số xét nghiệm đều trong giới hạn bình thường.
- Xét nghiệm vi sinh: HbsAg: âm tính, HCV Ab: âm tính, HIV Ag/Ab: âm tính -> bệnh nhân hiện tại không mắc Viêm gan B, Viêm gan C, HIV
- Xét nghiệm chỉ điểm u trong ung thư phổi: CEA: 22.32 ng/ml [<5 ng/ml], Cyfra 21-1: 4.6 ng/ml [<2,37 ng/ml]
- Chụp cắt lớp vi tính lồng ngực (08/2025): Khối rốn phổi trái ôm quanh nhánh phế quản thùy dưới trái kích thước 28x26mm, dày tổn chức kẽ vách liên tiểu thùy và nhiều nốt đặc lan tỏa khắp nhu mô, đường kính <7mm. Màng phổi trái có vài nốt đặc ngấm thuốc nốt lớn nhất kích thước 17x15mm Khoang màng phổi trái có dịch dày 54mm. Nhiều hạch to trung thất, rốn phổi hai bên và hố thượng đòn có hoại tử trung tâm, hạch lớn nhất kích thước trục ngắn 22mm.
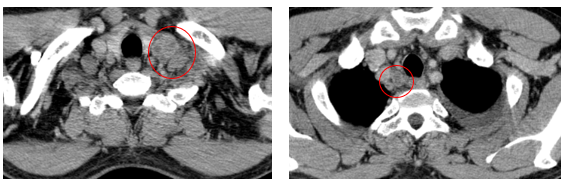
Hình 01: Nhiều hạch to trung thất, rốn phổi hai bên và hố thượng đòn có hoại tử trung tâm, hạch lớn nhất kích thước trục ngắn 22mm
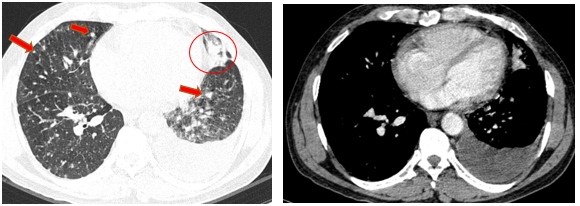
Hình 02: Khối rốn phổi trái ôm quanh nhánh phế quản thùy dưới trái kích thước 28x26mm, dày tổn chức kẽ vách liên tiểu thùy và nhiều nốt đặc lan tỏa khắp nhu mô, đường kính <7mm.
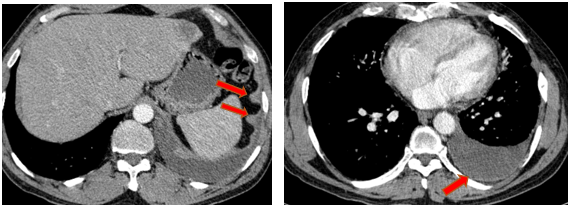
Hình 03: Màng phổi trái có vài nốt đặc ngấm thuốc nốt lớn nhất kích thước 17x15mm. Khoang màng phổi trái có dịch dày 54mm
- Chụp cắt lớp vi tính ổ bụng (08/2025): Nhu mô gan phải có vài nốt, nốt lớn nhất hạ phân thùy VII có nốt giảm tỷ trọng, ngấm thuốc kém sau tiêm đường kính 24mm, hạ phân thùy II, III có nốt 2 giảm tỷ trọng đường kính 13mm và 27mm. Các ổ đặc xương rải rác đốt sống ngực thắt lưng, xương cùng và xương chậu hai bên – theo dõi tổn thương thứ phát
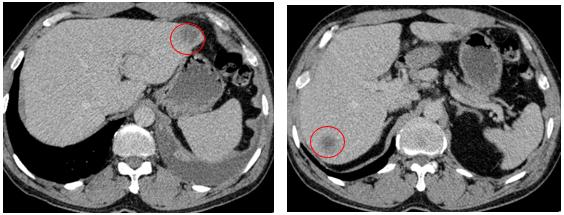
Hình 04: Nhu mô gan phải có vài nốt, nốt lớn nhất hạ phân thùy VII có nốt giảm tỷ trọng, ngấm thuốc kém sau tiêm đường kính 24mm, hạ phân thùy II, III có nốt 2 giảm tỷ trọng đường kính 13mm và 27mm
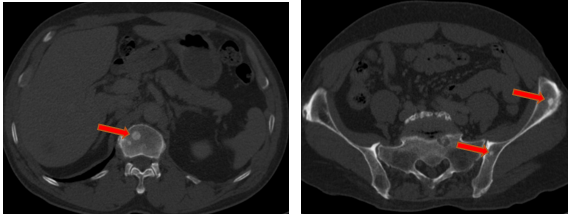
Hình 05: Các ổ đặc xương rải rác đốt sống ngực thắt lưng, xương cùng và xương chậu hai bên – theo dõi tổn thương thứ phát
- Giải phẫu bệnh hạch thượng đòn (08/2025): Ung thư biểu mô tuyến kém biệt hóa di căn
- Xét nghiệm đột biến gen (08/2025): Không phát hiện đột biến gen EGFR, phát hiện đột biến gen ALK
- Cộng hưởng từ sọ não (08/2025): Nhu mô bán cầu đại não, tiểu não phải, thái dương trái có các nốt lớn nhất đường kính 13mm, giảm tín hiệu trên T1W, tăng tín hiệu trên T2W, phù não xung quanh, ngấm thuốc mạnh sau tiêm – theo dõi tổn thương thứ phát
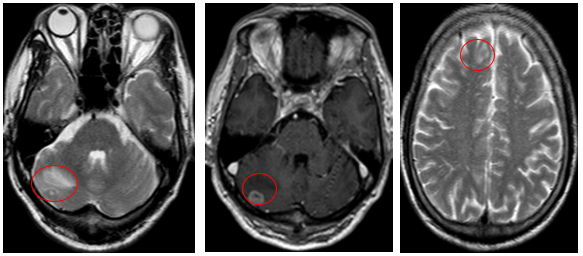
Hình 06: Bán cầu đại não, tiểu não phải, thái dương trái có các nốt lớn nhất đường kính 13mm, giảm tín hiệu trên T1W, tăng tín hiệu trên T2W, phù não xung quanh, ngấm thuốc mạnh sau tiêm
4. Chẩn đoán: Ung thư biểu mô tuyến kém biệt hóa phổi trái di căn màng phổi, gan, não, xương đa ổ, cT2N3M1c, EGFR(-), ALK(+)/ Tăng huyết áp
5. Điều trị:
Bệnh nhân nam, 67 tuổi,chẩn đoán Ung thư biểu mô tuyến kém biệt hóa phổi trái di căn màng phổi, gan,não, xương đa ổ cT2N3M1c, EGFR(-), ALK(+). Bệnh nhân phát hiện bệnh ở giai đoạn muộn, khi bệnh đã lan tràn nên phẫu thuật và xạ trị triệt căn hoặc hóa xạ trị triệt căn không còn chỉ định. Điều trị trên bệnh nhân này là điều trị liệu pháp toàn thân với mục đích kéo dài thời gian sống thêm và kiểm soát bệnh đồng thời nâng cao chất lượng cuộc sống cho người bệnh. Sau khi được hội chẩn, bệnh nhân có chỉ định điều trị thuốc nhắm đích ALK.
Bệnh nhân được sử dụng thuốc Alecensa 150mg (Alectinib - thuốc ức chế ALK thế hệ 2) x 08 viên/ngày chia 2 lần sáng – tối, sau bữa ăn.
6. Đánh giá sau 3 chu kì điều trị
Sau 3 chu kì điều trị điều trị thuốc ức chế ALK thế hệ 2
- Các triệu chứng lâm sàng được cải thiện: Bệnh nhân ổn định, không ho, không đau tức ngực, không gầy sút cân, không yếu liệt, không chóng mặt, không nhìn mờ, không nôn, không đau đầu, bệnh nhân ăn uống được, ngủ được, thăm khám không còn sờ thấy hạch cổ.
- Xét nghiệm máu:
Cận lâm sàng:
- Siêu âm hạch vùng cổ (11/2025): Góc hàm hai bên có vài hạch kích thước lớn nhất 6mm.
- Chụp cắt lớp vi tính lồng ngực (11/2025): Màng phổi vùng rốn phổi trái dày,dày tổ chức kẽ vùng ngoại vi đáy phổi hai bên. Màng phổi trái có vài nốt đặc ngấm thuốc nốt lớn nhất kích thước 17x15mm. Khoang màng phổi hai bên không có dịch – khí (Tổn thương giảm đáng kể so với phim chụp 08/2025). Trung thất, rốn phổi hai bên, hố thượng đòn trái có vài hạch, hạch lớn nhất kích thước 12x6mm. Vài nốt đặc xương rải rác thân đốt sống, các cung xương sườn hai bên.
Hình 07: Hạch thượng đòn trái giảm đáng kể kích thước, từ 22mm còn 7mm sau điều trị.
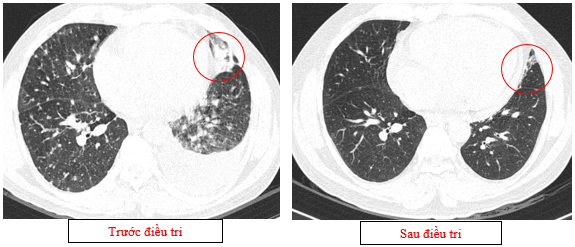
Hình 08: Khối u đáp ứng gần hoàn toàn, chỉ còn tổn thương dạng kính mờ, các tổn thương dày tổ chức kẽ vách liên tiểu thuỳ, nốt đặc rải rác 2 trường phổi cũng gần như biến mất.
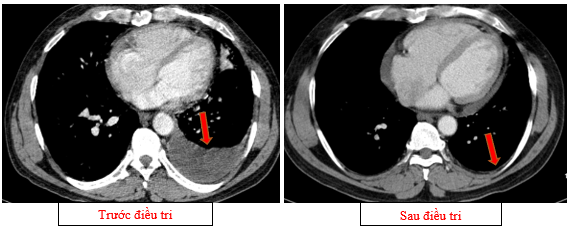
Hình 09: Không còn tổn thương tràn dịch màng phổi trái trên phim chụp
Hình 10: Không còn thấy tổn thương hạch trung thất nhóm 2 sau điều trị
- Chụp cắt lớp vi tính ổ bụng (11/2025): Nhu mô gan phải có vài nốt, nốt lớn nhất hạ phân thùy VII có nốt giảm tỷ trọng, ngấm thuốc kém sau tiêm đường kính 8mm, hạ phân thùy II, III có nốt giảm tỷ trọng đường kính (tổn thương giảm đáng kể so với phim chụp ngày 08/2025). Các ổ đặc xương rải rác đốt sống ngực thắt lưng, xương cùng và xương chậu hai bên.
Hình 11: Tổn thương ngấm thuốc kém nhu mô gan hạ phân thùy II giảm đáng kể kích thước
Hình 12: Tổn thương ngấm thuốc kém nhu mô gan hạ phân thùy VII giảm đáng kể kích thước
- Chụp cộng hưởng từ sọ não (11/2025):Nhu mô não hình dạng và cấu trúc bình thường, tín hiệu đồng nhất, ranh giới chất trắng và chất xám rõ. Không thấy tổn thương khu trú hoặc lan tỏa
Hình 13: Không còn thấy tổn thương di căn não vùng bán cầu tiểu não sau điều trị trên phim chụp
Hình 14: Không còn thấy tổn thương di căn não vùng thùy đỉnh sau điều trị trên phim chụp
Nhận xét: Sau 03 chu kỳ điều trị bằng Alectinib, bệnh nhân ghi nhận đáp ứng điều trị rõ rệt trên cả lâm sàng, cận lâm sàng và hình ảnh học.
- Lâm sàng: Các triệu chứng cơ năng cải thiện rõ rệt: hết ho khan, không còn đau tức ngực, ăn uống và giấc ngủ cải thiện, không còn sờ thấy hạch thượng đòn, không có dấu hiệu thần kinh khu trú.
- Chỉ điểm u: CEA giảm từ 22,32ng/mL xuống 2,56 ng/mL, Cyfra 21-1 giảm từ 4,6 ng/mL xuống 3,46 ng/mL, cho thấy đáp ứng sinh học tốt với điều trị.
- Trên phim chụp đánh giá:
+ Khối u rốn phổi trái thoái triển gần hoàn toàn, các tổn thương dày tổ chức kẽ vách liên thùy và nốt đặc rải rác hai trường phổi phổi giảm rõ
+ Không còn tràn dịch màng phổi.
+ Hạch trung thất và thượng đòn: giảm kích thước rõ rệt, nhiều hạch không còn quan sát được trên phim chụp.
+ Các tổn thương ngấm thuốc kém do di căn tại gan giảm kích thước đáng kể (27mm còn 8mm)
+ Trên phim chụp cộng hưởng từ sọ não: không còn ghi nhận các ổ tổn thương di căn di não, phù não.
-> Theo tiêu chuẩn RECIST 1.1,bệnh nhân đạt đáp ứng một phần rõ rệt sau 3 chu kỳ điều trị Alectinib: giảm kích thước đáng kể tổn thương nguyên phát, hạch di căn, các ổ di căn xa, không ghi nhận tổn thương mới, ngoài ra bệnh nhân không gặp các tác dụng không mong muốn của thuốc.
Kết luận.
Trường hợp bệnh nhân này cho thấy hiệu quả rõ rệt của Alectinib trong điều trị ung thư phổi không tế bào nhỏ có ALK dương tính giai đoạn di căn. Sau ba chu kỳ điều trị, bệnh nhân ghi nhận cải thiện đáng kể về lâm sàng, giảm rõ các triệu chứng cơ năng, đồng thời có đáp ứng sinh hoá và hình ảnh học tốt, bao gồm giảm đáng kể kích thước khối u nguyên phát, hạch di căn, tổn thương gan và đặc biệt là kiểm soát hoàn toàn tổn thương di căn não. Kết quả này phù hợp với các dữ liệu từ các thử nghiệm lâm sàng lớn và khuyến cáo của NCCN, đồng thời nhấn mạnh vai trò của xét nghiệm phân tử sớm trong chiến lược điều trị cá thể hóa ung thư phổi.
Từ kết quả điều trị ca lâm sàng này giúp khẳng định thêm: Alectinib là lựa chọn điều trị bước một hiệu quả và an toàn cho bệnh nhân NSCLC có ALK dương tính giai đoạn tiến xa, ngay cả trong bối cảnh bệnh lan tràn đa cơ quan và có di căn hệ thần kinh trung ương. Việc áp dụng điều trị nhắm trúng đích phù hợp không chỉ giúp kéo dài thời gian sống thêm mà còn cải thiện rõ rệt chất lượng cuộc sống cho người bệnh.
Tài liệu tham khảo:
1. Rojiani MV, Rojiani AM. Non-smallcell lung cancer–tumor biology. Cancers (Basel). 2024;16(4):716.doi:10.3390/cancers16040716. PMID:38398107; PMCID:PMC10887001
2. Clinical Practice Guidelines in Oncology: Non–Small Cell Lung Cancer. Version 3.2026. Plymouth Meeting (PA):NCCN; 2025. Available at https://www.nccn.org/professionals/physician_gls/pdf/nscl.pdf
3. Alectinib versus crizotinib inuntreated ALK-positive non-small-cell lung cancer. N Engl J Med.2017;377(9):829–838. doi:10.1056/NEJMoa1704795.