CA LÂM SÀNG:
ĐIỀU TRỊ TÂN BỔ TRỢ VỚI PHÁC ĐỒ TCH Ở BỆNH NHÂN UNG THƯ VÚ TẠI BỆNH VIỆN BẠCH MAI
GS. TS. Mai Trọng Khoa1,2, BSNT. Nguyễn Quang Huy3 ,BSNT. Nguyễn Thị Thuý Hường2, PGS.TS Phạm Cẩm Phương1,2, PGS. TS Phạm Văn Thái1,3, BS CKII. Nguyễn Thị Hoa Mai1
(1) Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai
(2) Trường Đại học Y Dược - Đại học Quốc gia Hà Nội
(3) Trường Đại học Y Hà Nội
Ung thư vú (UTV) là bệnh ung thư hay gặp nhất ở phụ nữ và là nguyên nhân gây tử vong thứ hai sau ung thư phổi tại các nước trên thế giới. Theo GLOBOCAN năm 2022, trên toàn thế giới có 2.296.840 trường hợp UTV mới mắc (chiếm 23.8% trong tổng số tất cả các loại ung thư ở nữ) và 666.103 trường hợp tử vong do UTV [1]. Tại Việt Nam, theo nghiên cứu gánh nặng bệnh ung thư và chiến lược phòng chống ung thư quốc gia đến năm 2022 cho thấy UTV là bệnh có tỷ lệ mới mắc cao nhất trong các ung thư ở nữ giới. Tỷ lệ mới mắc chuẩn theo tuổi năm 2022 ước tính là 130,8 ca trên 100.000 phụ nữ. [2] Mặc dù tỷ lệ mắc UTV có xu hướng tăng trong những năm gần đây nhưng tỷ lệ tử vong do bệnh vẫn từng bước được cải thiện nhờ các thành tựu đạt được trong phòng bệnh, phát hiện bệnh sớm, chẩn đoán và điều trị.
Ung thư vú dương tính với thụ thể HER2 chiếm khoảng 15–20% tổng số các trường hợp ung thư vú.Trong những năm gần đây, liệu pháp nhắm trúng đích với trastuzumab đã trở thành nền tảng trong điều trị nhóm bệnh này. Đặc biệt, phác đồ kết hợp hóa trị TCH (docetaxel, carboplatin, trastuzumab) đã được chứng minh là một lựa chọn hiệu quả và an toàn, giúp đạt được tỷ lệ đáp ứng bệnh học hoàn toàn cao (pCR – pathologic complete response),đặc biệt ở nhóm HER2 dương tính, HR âm tính, vốn có xu hướng đáp ứng tốt với hóa trị.
Không giống các phác đồ chứa anthracycline truyền thống, TCH loại bỏ nguy cơ độc tính tim mạch và giảm các biến chứng huyết học nghiêm trọng, từ đó mở ra một phương án điều trị hiệu quả với độ dung nạp cao hơn cho nhiều đối tượng bệnh nhân. Dữ liệu từ các nghiên cứu thực hành và thử nghiệm lâm sàng đã khẳng định vai trò của TCH như một lựa chọn ưu tiên trong điều trị tân bổ trợ hoặc bổ trợ cho ung thư vú HER2(+), đặc biệt khi phối hợp với các chiến lược cá thể hóa điều trị. [3]
Dưới đây là một ca lâm sàng bệnh nhân nữ ung thư vú được điều trị tân bổ trợ với phác đồ TCH.
Bệnh nhân: Lò T. T.
Giới tính: Nữ.
Tuổi:
Lý do vào viện: đau ngực phải.
Tiền sử bản thân: Khoẻ mạnh.
Tiền sử gia đình: Chị gái mắc ung thư đại tràng, em trai mắc ung thư dạ dày.
Bệnh sử: Tháng 01/2025, bệnh nhân ở nhà có biểu hiện đau tức âm ỉ ngực phải đã lâu, không sốt, không gầy sút cân, ăn uống được. Bệnh nhân đi khám phát hiện khối u vú phải vị trí 1/4 dưới ngoài cách núm vú 1cm có kích thước khoảng 2cm.
1. Khám lâm sàng và xét nghiệm lúc vào viện:
Khám lâm sàng:
+ Bệnh nhân tỉnh, tiếp xúc tốt.
+ Huyết động ổn định, không sốt, thể trạng trung bình, chỉ số toàn trạng Performance Status (PS): 0.
+ Không phù, không xuất huyết dưới da, hạch ngoại vi không sờ thấy.
+ Tim đều, tiếng T1, T2 rõ.
+ Bụng mềm, không chướng, đại tiểu tiện bình thường.
+ Phổi rì rào phế nang rõ, không rale.
+ Không có dấu hiệu thần kinh khu trú.
+ Các cơ quan khác chưa phát hiện bất thường.
Cận lâm sàng lúc vào viện:
Xét nghiệm máu: Công thức máu, chức năng gan, chức năng thận, trong giới hạn bình thường.
Chỉ điểm u: CEA: 0.77 ng/ml; (khoảng tham chiếu: Không hút thuốc <= 5.0; Đang hút thuốc <= 6.5); CA 15-3:14.61 U/mL (khoảng tham chiếu <= 31.3). Chỉ điểm u trong giới hạn bình thường.
X-quang ngực thắng: Hình ảnh chụp XQ ngực thẳng không thấy bất thường.
Siêu âm tuyến vú: Ống tuyến không giãn, nhu mô vị trí 1/4 dưới ngoài cách núm vú 1cm có khối giảm âm, bờ thùy múi nhỏ bên trong có các nốt vôi hóa,kích thước 10 x 20 x 19mm, nghi ngờ có đường giảm âm lan dọc theo ống tuyến lân cận khối bên trong có vôi hóa. Hình ảnh u vú phải (BIRADS 4c). Giãn nhẹ ống tuyến vú trái (BIRADS 2).
X-quang tuyến vú: Hình ảnh đám tăng đậm độ kèm vi vôi hóa vú góc 1/4 dưới ngoài vú phải: đám tăng đậm độ bờ không rõ kích thước khoảng 25x18mm, bên trong có vài nốt vi vôi hóa tạo cụm, đường kính vôi hóa 0.3mm (Phân loại BIRADS 4). Phối hợp siêu âm có khối giảm âm vú phải (Phân loại BIRADS 4c).
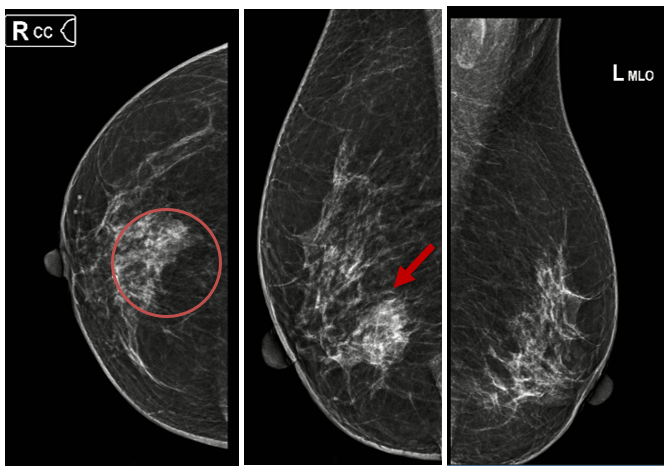
Hình 1. Hình ảnh X-quang tuyến vú: đám tăng đậm độ kèm vi vôi hóa vú góc 1/4 dưới ngoài vú phải (vòng tròn đỏ và mũi tên đỏ).
Hình ảnh MRI vú: Nhu mô góc 1/4 dưới ngoài có khối tăng tín hiệu trên T2W, giảm tín hiệu trên T1W, hạn chế khuếch tán trên DWI, ADC, bờ tua gai không đều, kích thước 19x22mm, ngấm thuốc mạnh tăng dần sau tiêm, có vài dải ngấm thuốc lan dọc ra núm vú (BIRADS 5).
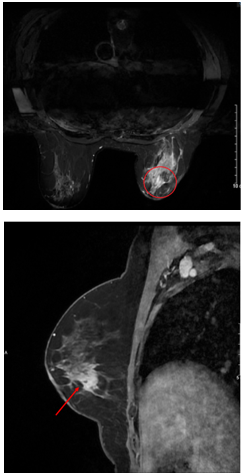
Hình 2. Hình ảnh MRI vú phải trên lát cắt ngang và đứng dọc: Tổn thương u vú được đánh dấu bằng vòng tròn và mũi tên màu đỏ.
Chụp cắt lớp vi tính lồng ngực có tiêm thuốc: Hình ảnh nốt đặc nhỏ thùy dưới phổi phải. Dải xẹp thùy giữa phổi phải. Nốt ngấm thuốc 1/4 dưới ngoài vú phải đường kính 20mm, bờ ranh giới không rõ, ngấm thuốc sau tiêm.
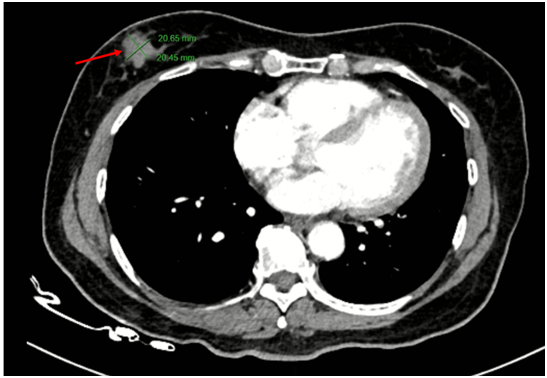
Hình 3: Hình ảnh nốt ngấm thuốc 1/4 dưới ngoài vú phải đường kính 20mm, bờ ranh giới không rõ, ngấm thuốc sau tiêm (mũi tên đỏ).
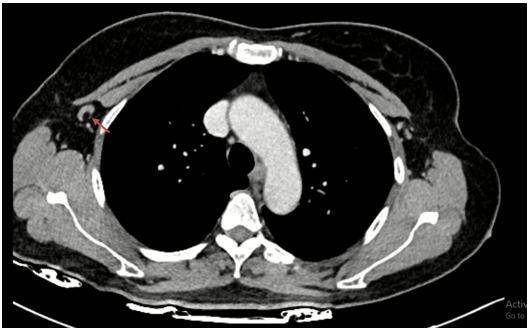
Hình 4: Hình ảnh hạch nách phải còn cấu trúc rốn hạch, kích thước ~ 18x7mm (mũi tên đỏ).
Chụp cắt lớp vi tính ổ bụng có tiêm thuốc: Hình ảnh nang gan trái. Nang thận phải. Nốt tuyến thượng thận trái.
Siêu âm hạch nách: Hình ảnh hạch hố nách hai bên: Hố nách trái có hạch còn cấu trúc rốn hạch, kích thước ~ 13x5mm. Hố nách phải có hạch còn cấu trúc rốn hạch, kích thước ~ 18x7mm.
Tế bào học vú phải: Ung thư biểu mô tuyến vú.
Giải phẫu bệnh trước mổ: Ung thư biểu mô xâm nhập típ NST, độ III.
Hoá mô miễn dịch: ung thư biểu mô xâm nhập típ NST, độ III, dưới típ phân tử Her-2 (+++), Ki67 (20%); HR (-), PR (-).
Chẩn đoán: Ung thư biểu mô xâm nhập típ NST, độ III ở 1/4 dưới ngoài vú phải, cT2N1M0, HER2(+++), ER (-), PR (-), Ki67 (20%).
Bệnh nhân được tiến hành điều trị tân bổ trợ với phác đồ TCH 6 chu kỳ sau đó đánh giá lại xét phẫu thuật.
2. Kết quả cận lâm sàng sau khi điều trị tân bổ trợ.
Kết quả cận lâm sàng:
Chỉ điểm u: CEA: 1.13 ng/ml (khoảng tham chiếu: Không hút thuốc <= 5.0; Đang hút thuốc <= 6.5); CA 15-3: 20.5 U/mL (khoảng tham chiếu <= 27.9); Chỉ điểm u trước và sau khi điều trị tân bổ trợ nằm trong giới hạn.
Siêu âm tuyến vú: Hình ảnh u vú phải (BIRADS 6): Ống tuyến không giãn, nhu mô vị trí 1/4 dưới ngoài có nốt giảm âm kích thước 8x3mm, bờ thùy múi nhỏ, nghi ngờ có đường giảm âm lan dọc theo ống tuyến lân cận khối bên trong có nốt vi vôi hóa. Giãn nhẹ ống tuyến vú trái (BIRADS 2).
MRI động học tuyến vú: Hiện không thấy tổn thương ngấm thuốc vú phải - đáp ứng hoàn toàn sau điều trị. Hiện không thấy tổn thương nghi ngờ ác tính trên phim cộng hưởng từ tuyến vú trái (BIRADS 1). Hạch nách phải (không thay đổi so với phim cũ).
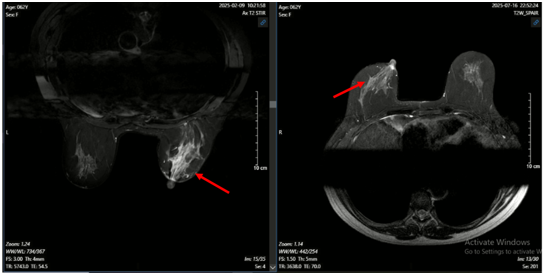
Hình 5. Hình ảnh MRI u vú trước (bên trái) và sau điều trị (bên phải): Khối ngấm thuốc ¼ dưới ngoài vú phải trên phim MRI trước điều trị hiện không thấy trên phim MRI sau điều trị.
Chụp cắt lớp vi tính lồng ngực: Không phát hiện hình ảnh bất thường ở nhu mô vú phải.
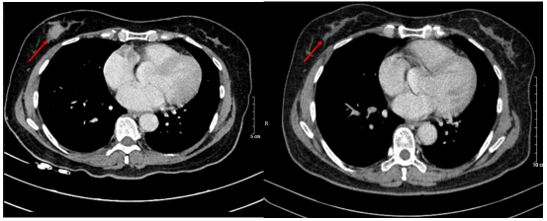
Hình 6. Hình ảnh CT u vú trước điều trị (bên trái) và sau điều trị (bên phải): Trước điều trị: 1/4 dưới ngoài vú phải có nốt đường kính 20mm, bờ ranh giới không rõ, ngấm thuốc sau tiêm. Sau điều trị: Không phát hiện hình ảnh bất thường ở nhu mô vú phải.
Siêu âm tim: Chức năng tâm thu thất trái trong giới hạn bình thường.
Bệnh nhân được tiến hành hội chẩn hội đồng ung thư vú, có chỉ định phẫu thuật.
Bệnh nhân được tiến hành Phẫu thuật cắt bỏ tuyến vú cải biên (Patey). Protocol mổ: Khối u vị trí 1/2 dưới, sau hóa trị rất nhỏ.
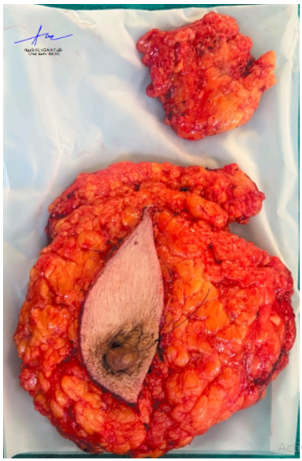
Hình 7. Bệnh phẩm vú phải và hạch nách
Giải phẫu bệnh sau mổ:
- Hạch nách phải: 08 hạch quá sản phản ứng.
- Vú phải: Mô tuyến vú không còn tổn thương ác tính.
Bệnh nhân có đáp ứng hoàn toàn về mô bệnh học (pCR).
Chẩn đoán: Ung thư 1/4 dưới ngoài vú phải ypT1N0M0, HER2(+++), ER (-), PR (-), Ki67 (20%).
Hướng điều trị: Bệnh nhân hậu phẫu ổn định, ra viện tái khám lại sau 3 tuần.
*Kết luận: Phác đồ TCH (docetaxel, carboplatin, trastuzumab) là một lựa chọn điều trị tân bổ trợ hiệu quả và an toàn đối với ung thư vú HER2 dương tính, HR âm tính. Trong ca lâm sàng trình bày, bệnh nhân đã đạt được đáp ứng hoàn toàn về mặt mô bệnh học (pCR) sau 6 chu kỳ hóa trị tân bổ trợ với TCH, thể hiện hiệu quả vượt trội của phác đồ trong việc kiểm soát khối u tại chỗ và hạch vùng. Ngoài ra, bệnh nhân dung nạp tốt điều trị, không ghi nhận biến chứng tim mạch hay huyết học đáng kể, cho thấy độ an toàn cao của TCH trong thực hành lâm sàng. Trường hợp này góp phần củng cố thêm bằng chứng về vai trò của TCH như một phác đồ ưu tiên trong chiến lược điều trị tân bổ trợ cá thể hóa cho nhóm bệnh nhân ung thư vú HER2 dương tính không biểu hiện thụ thể nội tiết.